Namens de NTVH-literatuurcommissie: D. Claushuis, E. Molendijk, T. Grob, E. Hesius, L. Falke, T. Flinsenberg en M. Bosch, deze editie met medewerking van dr. Tanja Netelenbos, internist-hematoloog/transfusiespecialist bij HagaZiekenhuis.
“In één oogopslag op de hoogte, met deze selectie van klinisch relevante literatuur van de laatste twee jaar”
1. Behandeling met caplacizumab voor verworven trombotische trombocytopenische purpura
Scully M, et al. NEJM 2019
In deze dubbelblinde, gecontroleerde studie hebben de onderzoekers 145 patiënten met TTP willekeurig toegewezen aan caplacizumab (n=72; 10 mg intraveneuze bolus, gevolgd door 10 mg dagelijks subcutaan) of placebo (n=73) tijdens de plasmavervanging en gedurende 30 dagen daarna.
De mediane tijd tot normalisatie van het aantal bloedplaatjes was korter met caplacizumab dan met placebo (2,69 dagen [95%-BI: 1,89-2,83] versus 2,88 dagen [95%-BI: 2,68-3,56]; p=0,01). Patiënten die caplacizumab kregen hadden 1,55 keer zoveel kans op normalisatie van het aantal bloedplaatjes dan degenen die placebo kregen.
Het percentage patiënten met een samengestelde uitkomstmaat (TTP-gerelateerd overlijden, herhaling van TTP of een trombo-embolisch voorval tijdens de behandelperiode) was 74% lager met caplacizumab dan met placebo (12% versus 49%; p<0,001). Het percentage patiënten dat op enig moment tijdens het onderzoek een recidief van TTP had, was 67% lager met caplacizumab dan met placebo (12% versus 38%; p<0,001). Refractaire ziekte ontwikkelde zich bij geen enkele patiënt in de caplacizumab-groep en bij drie patiënten in de placebogroep.
Patiënten die caplacizumab kregen, hadden minder plasmavervanging nodig (5,8 dagen [95%-BI: 4,8-6,8] versus 9,4 dagen [95%-BI: 7,8-11,0]) en hadden een kortere ziekenhuisopname (9,9 dagen [95%-BI: 8,5-11,3] versus 14,4 dagen [95%-BI: 12,0-16,9]) dan degenen die placebo kregen. De meest voorkomende bijwerking was mucocutane bloeding. Die werd gemeld bij 65% van de patiënten in de caplacizumab-groep en bij 48% in de placebogroep. Tijdens de proefbehandeling overleden drie patiënten in de placebogroep. Eén patiënt in de caplacizumab-groep overleed aan cerebrale ischemie na afloop van de behandelingsperiode.
De onderzoekers concluderen dat bij patiënten met TTP de behandeling met caplacizumab was geassocieerd met een snellere normalisatie van het aantal bloedplaatjes ten opzichte van placebo. Verder werd in de caplacizumab-groep een lagere incidentie van een combinatie van TTP-gerelateerd overlijden, herhaling van TTP of een trombo-embolisch voorval tijdens de behandelingsperiode gezien. Bovendien zagen de onderzoekers een lager percentage recidieven tijdens de studie.
2. Gepersonaliseerde caplacizumab-behandeling bij patiënten met aTTP op basis van ADAMTS13- en VWF-activiteiten
Völker et al. Blood Adv. 2020
De introductie van het Nanobody caplacizumab is effectief gebleken bij de behandeling van verworven trombotische trombocytopenische purpura (aTTP) in de acute setting. De officiële aanbevelingen omvatten plasmavervanging (‘plasma exchange’, PEX), immunosuppressie, en het gebruik van caplacizumab gedurende minimaal 30 dagen na het stoppen van de dagelijkse PEX. Deze studie was een retrospectieve, observationele analyse van het gebruik van caplacizumab bij 60 patiënten uit 29 medische centra in Duitsland.
De immunosuppressieve behandeling leidde tot een snelle normalisatie van de ADAMTS13-activiteiten (berekende mediaan: 21 dagen). Bij 35 van 60 patiënten begonnen de ADAMTS13-activiteiten te normaliseren vóór dag 30 na PEX. Bij 11 van 60 patiënten werd de behandeling verlengd tot na dag 30, en bij 5 patiënten werd de behandeling zelfs verlengd tot na dag 58 wegens aanhoudende auto-immuunactiviteit. In 34 van de 60 gevallen werd caplacizumab vóór dag 30 gestopt met een gunstig resultaat wanneer de ADAMTS13-activiteit >10% was.
Daarentegen ontwikkelden 11 van de 34 patiënten met ADAMTS13-activiteiten <10% op het moment van stopzetting van de caplacizumab-behandeling een niet-gunstige uitkomst (ziekte-exacerbatie of recidief). In sommige gevallen was verlenging van het behandelinterval tot om de dag haalbaar en resulteerde in een duurzame vermindering van de von Willebrand factor-activiteit.
Metingen van de ADAMTS13-activiteit staan centraal voor een snelle diagnose in de acute setting, maar ook voor het afstemmen van het ziektebeheer. Een op ADAMTS13-activiteit gerichte aanpak lijkt veilig voor het bepalen van het individuele tijdstip waarop caplacizumab moet worden gestopt om zowel over- als onderbehandeling te voorkomen; deze aanpak zal leiden tot aanzienlijke kostenbesparingen zonder het welzijn van patiënten in gevaar te brengen. Bovendien kan von Willebrand factor-activiteit dienen als biomarker voor medicatiebewaking.
3. Behandeling van verworven trombotische trombocytopenische purpura zonder plasmavervanging bij geselecteerde patiënten met caplacizumab
Völker LA, et al. J Thromb Haemost. 2020
Verworven trombotische trombocytopenische purpura (aTTP) is een zeldzame, levensbedreigende auto-immuun trombotische microangiopathie. De huidige standaardbehandeling bestaat uit therapeutische plasmavervanging, immunosuppressie en caplacizumab, een anti-von Willebrand factor Nanobody, dat effectief is bij de behandeling van aTTP-episodes.
In deze paper wordt verslag gedaan van zeven episodes van aTTP die zonder plasmavervanging werden behandeld bij zes vrouwelijke patiënten in Duitsland en Oostenrijk. Twee episodes betroffen een eerste presentatie van aTTP; in vijf gevallen kregen de patiënten een terugval. In vier episoden werd matige tot ernstige orgaandysfunctie waargenomen; drie gevallen vertoonden een mild beloop. Alle patiënten kregen onmiddellijk caplacizumab zodra aTTP werd vermoed of vastgesteld, en plasmavervanging werd achterwege gelaten op basis van gedeelde besluitvorming tussen patiënt en behandelend artsen.
De onderzoekers constateerden een snelle en robuuste toename van het aantal bloedplaatjes na de eerste dosis caplacizumab, leidend tot een verdubbeling van het aantal bloedplaatjes binnen mediaan 17 uur. Het aantal bloedplaatjes normaliseerde (>150 G/L) na mediaan 84 uur. Caplacizumab werd toegediend voor mediaan 14 dagen. Lactaatdehydrogenase, als surrogaat parameter van orgaanschade, verbeterde parallel aan het aantal bloedplaatjes, wat wijst op het verdwijnen van de microangiopathie.
Geconcludeerd wordt dat het in geselecteerde gevallen van acute vlagen van aTTP haalbaar lijkt om plasmavervanging uit te stellen of achterwege te laten als het aantal bloedplaatjes toeneemt en de orgaanfunctie stabiel is na start van caplacizumab-therapie.
4. Data uit de praktijk bevestigen de doeltreffendheid van caplacizumab bij verworven trombotische trombocytopenische purpura
Völker et al. Blood Adv. 2020
Verworven trombotische trombocytopenische purpura (aTTP) is een zeldzame maar levensbedreigende aandoening. In 2018 werd het Nanobody caplacizumab goedgekeurd voor de behandeling van volwassenen die een acute episode van aTTP doormaken, in combinatie met plasmavervanging (‘plasm exchange’, PEX) en immunosuppressie gedurende minimaal 30 dagen na het stoppen van dagelijkse PEX.
Völker et al. voerden een retrospectieve, observationele analyse uit van het gebruik van caplacizumab bij 60 patiënten van 29 medische centra in Duitsland tijdens de acute ziektebehandeling. Caplacizumab leidde tot een snelle normalisatie van het aantal bloedplaatjes (mediaan 3 dagen; gemiddeld 3,78 dagen). Eén patiënt overleed na late start van de behandeling als gevolg van aTTP-geassocieerde complicaties. Bij 2 patiënten met initiële ziektepresentatie en bij 4 andere patiënten met laboratoriumsymptomen van een exacerbatie of recidief na de initiële therapie, konden PEX-vrije behandelregimes worden vastgesteld met algeheel gunstig resultaat.
Caplacizumab is doeltreffend bij de behandeling van ATTP, onafhankelijk van timing en aanvullende behandelmodaliteiten. Op basis van deze praktijkervaring en de gepubliceerde literatuur stellen de onderzoekers voor caplacizumab onmiddellijk toe te dienen aan alle patiënten met een acute episode van aTTP. Behandelbeslissingen over het gebruik van PEX moeten gebaseerd zijn op de ernst van de klinische presentatie en bekende risicofactoren. PEX zou bij sommige patiënten overbodig kunnen zijn.
5. Een regime met caplacizumab, immunosuppressie en plasmavervanging voorkomt ongunstige uitkomsten bij immuungemedieerde TTP
Coppo P, et al. Blood 2021
Het anti-von Willebrand factor Nanobody caplacizumab werd op basis van prospectief gecontroleerd onderzoek goedgekeurd voor volwassenen met immuungemedieerde trombotische trombocytopenische purpura (iTTP). Er zijn echter weinig gegevens beschikbaar over postmarketing surveillance.
De onderzoekers behandelden 90 iTTP-patiënten met een ‘compassionate frontline’ tripletregime dat therapeutische plasmavervanging (‘therapeutic plasma exchange’, TPE), immunosuppressie met corticosteroïden en rituximab, en caplacizumab combineert. De uitkomsten werden vergeleken met 180 historische patiënten die werden behandeld met de standaard eerstelijnsbehandeling (TPE en corticosteroïden, met rituximab als tweedelijnsbehandeling). De primaire uitkomst was een samenstelling van recidieven en overlijden binnen 30 dagen na diagnose. Belangrijke secundaire uitkomsten waren exacerbaties, tijd tot herstel van het aantal bloedplaatjes, het aantal TPE, en het volume plasma dat nodig was om duurzame remissie te bereiken.
Het percentage patiënten in het tripletregime met de samengestelde primaire uitkomstmaat was 2,2% versus 12,2% in historische patiënten (p=0,01). Eén oudere patiënt in het tripletregime overleed aan een longembolie. Patiënten uit dit cohort ondervonden minder exacerbaties (3,4% versus 44%; p<0,01), zij herstelden 1,8 maal sneller dan historische patiënten (95%-BI: 1,41-2,36; p<0,01), met minder TPE-sessies en lagere plasmavolumes (p<0,01 voor beide). Het aantal ziekenhuisdagen was 41% lager in het tripletregime dan in het historische cohort (13 versus 22 dagen; p<0,01). Aan caplacizumab gerelateerde bijwerkingen traden op bij 46 patiënten (51%), waaronder 13 ernstige of klinisch relevante niet-ernstige hemorragische voorvallen.
De auteurs concluderen dat het koppelen van caplacizumab aan TPE en immunosuppressie, door de 3 processen van de iTTP-pathofysiologie aan te pakken, ongunstige uitkomsten kan voorkomen en de zorglast kan verlichten.
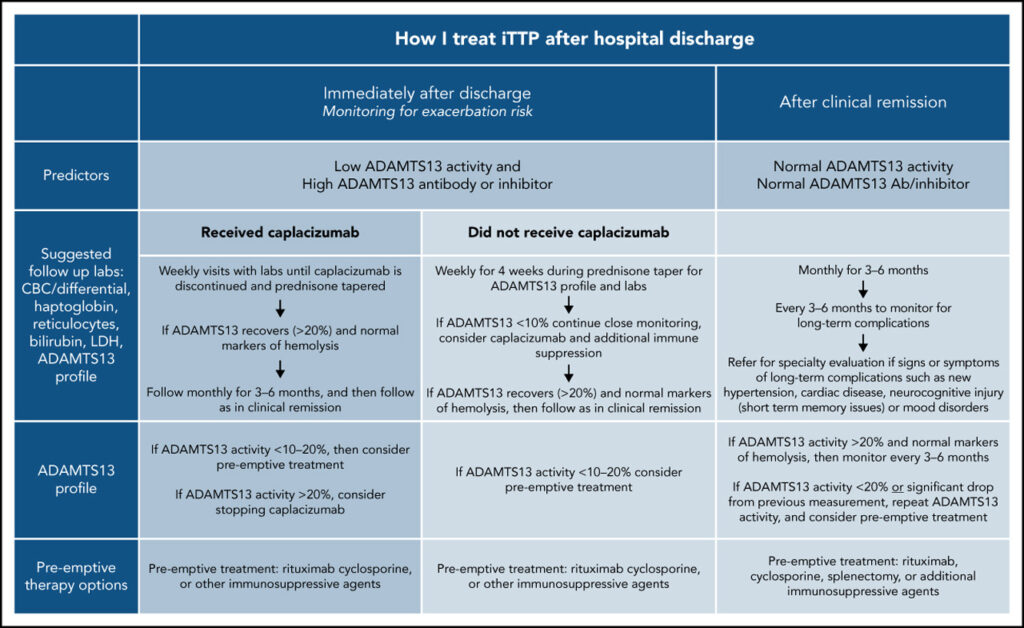
6. Hoe ik immuungemedieerde trombotische trombocytopenische purpura behandel na ziekenhuisontslag
Akwaa et al. Blood. 2022
Immuungemedieerde trombocytopenische purpura (iTTP) is een trombotische microangiopathie die wordt gekenmerkt door een verworven ADAMTS13-deficiëntie als gevolg van de aanwezigheid van een antilichaamremmer van ADAMTS13 die leidt tot de vorming van ultragrote von Willebrand-multimeren. De behandeling van iTTP omvat plasmavervanging, hooggedoseerde glucocorticoïden, rituximab, en meer recent caplacizumab, om de ontwikkeling van exacerbaties te voorkomen.
Er bestaat een risico op zowel terugval als complicaties op de lange termijn, waaronder neurocognitieve stoornissen en cardiovasculaire gebeurtenissen die optreden bij patiënten in remissie na herstel van een acute iTTP-episode. Gegevens over de risicofactoren voor de ontwikkeling van deze complicaties, de juiste screening en behandeling zijn beperkt door de schaarste aan onderzoek.
Dit artikel schetst een overzicht van de huidige inzichten in de risicofactoren voor exacerbatie, terugval, en langetermijncomplicaties van iTTP en bespreekt een aanpak voor het observeren van patiënten met iTTP na ziekenhuisontslag en tijdens de lange termijnfollow-up in de poliklinische setting. Een samenvatting hiervan is weergegeven in het visuele abstract in Figuur 1.
7. Erfelijke trombotische trombocytopenische purpura
Kremer et al. N Engl J Med. 2019
Deze review beschrijft de geschiedenis, pathogenese, prevalentie, klinische kenmerken en huidige behandeling van erfelijke trombotische trombocytopenische purpura (TTP), evenals mogelijke toekomstige behandelingen.
Er is de afgelopen 20 jaar veel geleerd over de oorzaak van erfelijke TTP. Er is echter nog steeds weinig bekend over de klinische kenmerken en de langetermijnresultaten bij deze patiënten, die regelmatig moeten worden gemonitord op de ontwikkeling van orgaanschade. Met de beschikbaarheid van eenvoudigere, levenslange, effectieve behandeling, kan erfelijke TTP gedurende de komende 20 jaar vaker herkend en effectiever behandeld worden.
8. Recidief van immuungemedieerde trombotische trombocytopenische purpura na mRNA COVID-19-vaccinatie: een prospectieve cohortstudie
Giuffrida et al. Haematologica. 2022
Vaccinatie is gerapporteerd als mogelijke trigger voor het ontstaan en recidiveren van auto-immuunziekten. De onderzoekers evalueerden 32 volwassen patiënten, die eerder gediagnosticeerd waren met immuungemedieerde trombotische trombocytopenische purpura (iTTP), na mRNA COVID-19-vaccinatie middels wekelijkse controle van het complete bloedbeeld en ADAMTS13-testen.
Dertig van de 32 patiënten kregen ten minste één dosis Pfizer-BioNTech, de overige twee kregen Moderna. Vijf patiënten, allen gevaccineerd met Pfizer-BioNTech, hadden een biochemische terugval op een mediaan post-vaccinatietijdstip van 15 dagen na de tweede of derde vaccindosis, met onmeetbare ADAMTS13-activiteit en een anti-ADAMTS13-autoantilichaam waarde van mediaan 34 U/ml. Vier van de vijf gevallen hadden een gelijktijdige klinisch recidief en werden behandeld met alleen corticosteroïden of dagelijkse sessies van plasmavervanging en caplacizumab, terwijl één patiënt nauwlettend werd gevolgd met ADAMTS13 zonder optredende anemie en trombocytopenie.
De onderzoeker concluderen dat alhoewel de voordelen van vaccinatie groter zijn dan de potentiële risico’s, clinici zich ervan bewust moeten zijn dat een recidief van iTTP kan volgen op COVID-19-vaccinatie. Laboratorium- en klinische controles van iTTP-patiënten moeten worden uitgevoerd in de eerste maand na de vaccinatie om een eventueel recidief onmiddellijk te diagnosticeren en te behandelen.
9. Richtlijn voor behandeling van patiënten met trombotische microangiopathie, 2021
Nederlandse Vereniging voor Hematologie in samenwerking met Nederlandse Federatie voor Nefrologie
Deze multidisciplinaire richtlijn beschrijft de acute opvang en verdere behandeling van patiënten met trombotische microangiopathie (TMA). Het snel herkennen van het ziektebeeld en de onderliggende oorzaak is van (levens)belang en het snel inzetten van behandeling kan levensreddend zijn bij trombocytopenische purpura (TTP) en kan irreversibel nierfunctieverlies bij atypisch hemolytisch uremisch syndroom (HUS) voorkomen. Patiënten met TMA dienen derhalve te allen tijde met spoed geanalyseerd en behandeld te worden.
10. Behandeling van verworven trombotische trombocytopenische purpura (TTP): toelichting op de richtlijn van 2021
Van Erven, et al. Ned Tijdsch Hematol 2021.
In 2021 reviseerde de trombotische trombocytopenische purpura (TTP)-werkgroep van de Nederlandse Vereniging voor Hematologie (NVvH) de richtlijn ten aanzien van diagnostiek en behandeling van TTP. Deze aanbevelingen maken onderdeel uit van de Nederlandse richtlijn over trombotische microangiopathie (TMA).
De revisie werd gedreven door nieuwe gegevens over het indicatiegebied en de plaatsbepaling van caplacizumab en rituximab in de behandeling van patiënten met verworven TTP. Caplacizumab wordt nu voor alle patiënten met een acute episode aanbevolen als aanvulling op plasmawisselingen en prednison. Vervolgens wordt op geleide van de hematologische en immunologische respons bepaald of aanvullende immuunmodulerende therapie nodig is en wanneer caplacizumab kan worden gestaakt.
Deze ADAMTS13-gestuurde benadering heeft als doel zo spoedig mogelijk immunologische remissie te bewerkstelligen en kostbare middelen niet langer dan noodzakelijk in te zetten. Rituximab wordt daarom waar nodig al vroeg in het behandeltraject als tweedelijnsimmuunsuppressivum toegepast. Cyclofosfamide, ciclosporine, vincristine en splenectomie behoren tot de mogelijkheden als derdelijnsbehandeling bij progressieve/refractaire dan wel (frequent) recidiverende TTP. In de follow-up-fase wordt geadviseerd rituximab als pre-emptieve therapie toe te passen om klinische recidieven te voorkomen bij patiënten met verlies van immunologische respons.
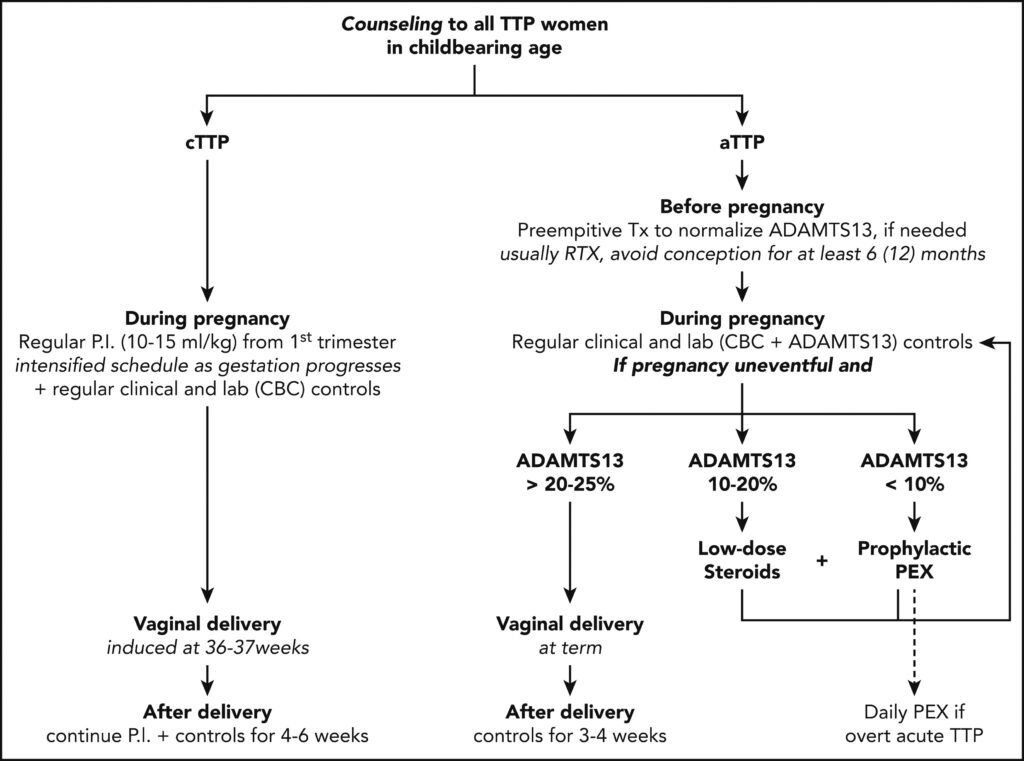
11. Hoe ik trombotische trombocytopenische purpura tijdens de zwangerschap behandel
Ferrari et al. Blood. 2020
Zwangerschap is een erkende risicofactor voor het uitlokken van acute (eerste of terugkerende) episoden van TTP. De differentiële diagnose met andere trombotische microangiopathiën (TMA’s) is bijzonder moeilijk wanneer de eerste TTP-gebeurtenis zich tijdens de zwangerschap voordoet; een hoge verdenkingsindex en snelle herkenning van TTP zijn essentieel voor een goed resultaat voor moeder en kind. Een nauwkeurig onderscheid tussen aangeboren en verworven gevallen van zwangerschapsgerelateerde TTP is noodzakelijk voor een veilige zwangerschapsplanning. In dit artikel geven de auteurs een overzicht van de huidige kennis over zwangerschapsgerelateerde TTP en beschrijven zij hoe zij in hun klinische praktijk omgaan met TTP tijdens de zwangerschap. Een overzicht hiervan staat in Figuur 2.
De onderzoekers concluderen dat de huidige beschikbare behandelingen (plasmatherapie en immunosuppressoren) de prognose voor moeder en foetus van acute zwangerschapsgeassocieerde TTP sterk hebben verbeterd en het, samen met ADAMTS13-monitoring, mogelijk maken een veilige volgende zwangerschap te plannen bij vrouwen die aan deze zeldzame ziekte lijden.